Euro Health Consumer Index 2018
De Euro Health Consumer Index (EHCI) zag het levenslicht in 2005. Het doel ervan is om gezondheidszorgsystemen van Europese landen te vergelijken vanuit het oogpunt van de gebruiker/patiënt. Sindsdien verschijnt jaarlijks een update van deze rangschikking en breidde de lijst uit van 12 tot 35 landen. In de laatste uitgave beoordeelt de EHCI de landen op basis van 49 indicatoren. Ze spitst zich hierbij toe op zes categorieën:
- Patiëntenrechten en –voorlichting (12)
- Toegankelijkheid (wachttijd voor behandeling) (6)
- Medische resultaten (9)
- Bereik en reikwijdte van diensten (8)
- Preventie (7)
- Geneesmiddelen (7)
De EHCI wordt opgesteld door Health Consumer Powerhouse, een Zweedse private organisatie, die gezondheidsanalyses en –informatie biedt. Men geeft aan te werken zonder financiële steun van buitenaf, alle kosten worden gedragen door Powerhouse. De gegevens gebruikt in de studie zijn afkomstig van verschillende bronnen (WHO, Eurostat, ECDC, OESO, nationale gezondheidsgegevens,…).
De EHCI is geen ongekleurd, louter objectieve index. Er wordt met een consumentenbril naar de nationale gezondheidszorgsystemen gekeken, en elementen als marktwerking en een lage betrokkenheid van politici en bureaucraten in het gezondheidszorgproces worden als positief ervaren. De criteria zijn soms ook zeer specifiek, en de vraag kan gesteld worden of op basis hiervan algemene conclusies mogelijk zijn. Bovendien worden een aantal criteria (vb. rechtstreekse toegang tot specialist, snelheid waarmee je een CT-scan kan krijgen) als louter positief beschouwd, terwijl deze medailles ook een keerzijde hebben. Ten slotte oogt de toekenning van scores vaak subjectief (goed, middelmatig of slecht). De rangschikking moet dus met de nodige korrels zout genomen worden, maar biedt niettemin interessant materiaal.
Het volledige rapport 2018 en bijbehorende tabellen kan je downloaden op https://healthpowerhouse.com/media/EHCI-2018/EHCI-2018-report.pdf .
Algemene vaststellingen
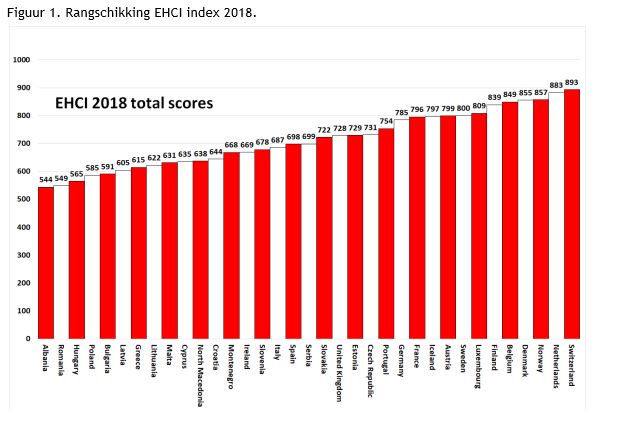
De relativiteit van de EHCI-ranking komt dit jaar goed naar voor. Er worden dit jaar immers 2 indicatoren ingeruild voor andere indicatoren. De wachttijd voor een eerste afspraak pediatrische psychiatrie komt in de plaats van wachttijden in spoed en zelfmoord ratio vervangt depressiecijfers. Waar Nederland op de vorige indicatoren zeer goed scoorde doen ze dit voor de nieuwe niet. En zo staat Nederland niet langer op de eerste plaats in de EHCI-ranking, ze worden afgelost door Zwitserland. Uitgedrukt in percentages haalt Zwitserland een score van 89,3% (tegenover 89,8% in 2017), Nederland zakt van 92,4% naar 88,3% Nederland. Op de derde plek vinden we Noorwegen terug (85,7%) en ons land staat op een vijfde plek met 84,9%, in 2017 stond België op een achtste plek, het jaar daarvoor op vier. Gidsland Denemarken zakt van drie naar vier, Zweden vinden we terug op plaats acht. Ze sluit daarmee de rij van landen die 80% of meer halen. Onze buurlanden Frankrijk en Duitsland vinden we pas terug op plaatsen elf en twaalf. Opvallend is dat, hoewel Zwitserland op kop staat, ze slecht scoren voor het inenten van kinderen (enkel Roemenië zit daar op hetzelfde niveau). De hoge toegankelijkheid van het zorgsysteem, de goede outcomes en de hoge score voor patiënten rechten en informatie maken hen de uitblinker.
De bekeken subdisciplines (zie bijlage 2 voor de detaillijst met indicatoren):
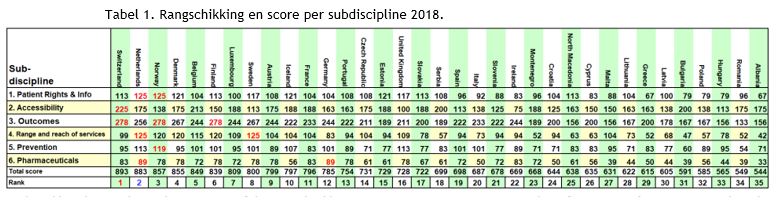
- Patiëntenrechten en –informatie: op basis van 12 indicatoren wordt hier een score toegekend aan de mate waarin het zorgsysteem de patiënt een stevige positie binnen de gezondheidszorg toekent in verhouding met de arts. Onder andere toegang tot eigen medisch dossier, no-fault verzekering, betrokkenheid patiëntenorganisaties in beleid, kwaliteitsrangschikking, online reservatiesysteem en de voorschriften vallen hier onder. Noorwegen en Nederland scoren het maximum aantal punten 125/125, voor België is er nog heel wat marge voor verbetering, we staan pas op de vijftiende plek (104/125).
- Toegankelijkheid (wachttijden): 6 indicatoren moeten aangeven hoe snel de patiënt toegang kan krijgen tot de nodige diensten. Rechtstreekste toegang tot de specialist, operaties binnen de 90 dagen, start kankertherapie binnen de 21 dagen, CT-scan binnen de 7 dagen, wachttijden pediatrische psychiatrie en beschikbaarheid van huisarts de dag zelf werden bekeken. Ons land scoorde hier in 2016 het maximum maar komt nu net als vorig jaar uit op 213/225 en staat daarmee op plaats twee. Zwitserland scoort het maximum van 225/225.
- Medische resultaten: 8 indicatoren, waaronder cardiovasculaire sterftecijfers, kindersterfte, kankersterftes, abortieratio en zelfmoordratio werden bekeken om te oordelen of het systeem performant is naar resultaten. Drie landen halen een score van 278/300 en delen de eerste plek: Zwitserland, Finland en Noorwegen. Ons land haalt 244/300 (een gedeelde 7e plek).
- Bereik van diensten: 8 indicatoren met onder meer het aandeel publieke uitgaven aan gezondheidszorg, het aantal cataractoperaties bij 65-plussers, aanbod tandzorg in publiek systeem, dialyse buiten het ziekenhuis, aantal keizersneden. Nederland en Zweden scoren hier het maximum (125/125). Met 115/125 bekleedt België de zesde plek.
- Preventie: 7 indicatoren waaronder alcoholverbruik, rookpreventie, bloeddruk bij 18-plussers, vaccinatie bij kinderen, verkeersdoden. Noorwegen behaalt hier met 119/125 de beste score. België komt met 101/125 op een gedeelde vierde plek.
- Geneesmiddelen: hier wordt nagegaan in welke mate toegang voorzien wordt tot nieuwe geneesmiddelen, gebruik recente kankertherapie, consumptie van statines, consumptie antibiotica. Twee landen delen de eerste plek met een score van 89/100: Duitsland en Nederland. België staat met 72/100 op een twaalfde plek.
België onder de loep
België scoort 849 op 1.000 en staat hiermee op de 4e plaats. Ons land doet het uitstekend inzake toegankelijkheid (213/225). Ook scoren we aardig wat betreft bereik en beschikbaarheid van de dienstverlening (115/125). Minder goed scoren we voor patiëntenrechten en –informatie (104/125) en medische resultaten (244/300), preventie (101/125) en geneesmiddelen (72/100).
In de publicatie wordt ons land geroemd als misschien wel het meest genereuze gezondheidszorgsysteem in Europa,. Toch blijft het volgens de auteurs opvallend dat België geen top is wat de medische outcomes betreft.
Per indicator wordt er een score toegekend die goed (groen), middelmatig (geel) of slecht (rood) is (zie bijlage 1).
België scoort goed voor
- Betrokkenheid patiëntenorganisatie bij beslissingen, recht op een tweede opinie, toegang tot medisch dossier, register van erkende artsen, terugbetaling zorg buiten landsgrenzen, online afspraken maken
- snelle toegang tot huisarts, rechtstreekse toegang tot specialist, belangrijkste niet-acute operaties binnen 90 dagen, kankertheraptie binnen de 21 dagen ,CT-scan binnen 7 dagen
- Overleving kanker, overlijden <65 jaar, abortieratio, diabetesoutcomes
- aantal cataractoperaties bij 65+, aantal niertransplantaties, tandzorg in wettelijk pakket, informele betalingen aan artsen, langdurige zorg voor ouderen, keizersnedes
- kindervaccinatie, bloeddruk bij volwassenen, rookpreventie, HPV vaccinatie
- Inzetten nieuwe kankergeneesmiddelen, gebruik statines, medicatie artritis
België scoort matig voor
- kwaliteitsinformatie verstrekkers, e-toegankelijkheid dossiers, e-voorschriften
- wachttijd pediatrische psychiatrie
- sterftegraad bij cardiovasculaire aandoeningen , kindersterfte, sterftegraad bij hartinfarct, ziekenhuisinfecties, zelfmoordratio
- gelijke toegang gezondheidszorg, dialyse buiten ziekenhuis
- fysieke activiteit, verkeersdoden
- Tussenkomst voor geneesmiddelen
België scoort slecht voor
- web of 24/7 telefonische informatieverlening
- alcoholverbruik
- toegang tot nieuwe geneesmiddelen, antibioticagebruik/capita
Tot slot kunnen we ons, in navolging van onze opmerking bij de inleiding, vragen stellen over interpretatie van het Belgische systeem. Zo krijgt ons land bijvoorbeeld goede punten voor de tandzorg in het wettelijk pakket. Terwijl we al jaren hameren op het feit dat dit pakket ruim tekort schiet. Wat kwaliteitsrankings betreft scoren we redelijk terwijl een veelgehoorde klacht is dat de patiënt net zo weinig weet over de kwaliteit van zorgverleners. Valt dus te besluiten dat er interessante vaststellingen in het rapport staan maar dat de beoordeling ervan positief of negatief uitvalt als je ze door de ene dan wel andere bril bekijkt.
